
呼吸中止症是什麼?我們先介紹呼吸道塌陷的機制,說明12個睡眠呼吸中止症症狀、9個致病原因。我們整理7種治療方式,並介紹6大醫療科別;最後分享自我檢測問卷與5個常見Q&A,協助你處理睡眠問題。
目錄
你有窒息危機嗎?先了解 12 個睡眠呼吸中止症症狀+5 個外貌特徵!
如何找回順暢呼吸?7 個睡眠呼吸中止症治療方式改善睡眠品質!
睡眠呼吸中止症如何檢測?睡眠呼吸中止症自我檢測問卷、2 種診間檢查方式介紹!
不治療睡眠呼吸中止症有什麼風險?5 個常見問題更認識呼吸中止症!
一、睡眠呼吸中止症是什麼?為什麼身體會「忘記呼吸」?
睡眠呼吸中止症是指在睡眠期間,患者的上呼吸道(鼻咽、口咽及喉部)發生反覆性的塌陷,導致呼吸道變狹窄,呼吸極其費力;嚴重時會造成呼吸暫停,產生憋氣、窒息的現象。
呼吸暫停的情況可能在一個晚上發生數十次甚至上百次,每次停頓通常會持續 10 秒以上,直到大腦偵測到體內含氧量下降、二氧化碳濃度升高,發出緊急訊號將身體驚醒。
患者會在醒來後隨即入睡,甚至不記得自己曾經醒過,但不斷重複的「呼吸停止—微覺醒—重新呼吸」循環,會嚴重剝奪深度睡眠的機會,讓睡眠變得支離破碎。
(一)睡眠呼吸中止症 3 種類型差異比較
| 阻塞型、中樞型、混合型呼吸中止症比較 | |||
| 比較項目 | 阻塞型呼吸中止症 | 中樞型呼吸中止症 | 混合型呼吸中止症 |
| 盛行率 | 最常見 | 較少見 | 介於兩者之間 |
| 核心原因 | 呼吸道物理性塌陷,睡眠時肌肉放鬆導致阻塞 | 大腦指令傳遞異常,神經系統未發出呼吸訊號 | 兩者兼具,由中樞型開始,隨後轉為阻塞型 |
| 呼吸動作 | 有,胸腹努力起伏但氣流受阻,表現出吃力的掙扎感 | 無,胸腹運動完全停止,彷彿大腦忘記呼吸 | 先無後有,初期無呼吸動作,後期出現掙扎呼吸 |
| 常見病徵 | 響亮打呼、窒息感、白日嗜睡 | 打呼不明顯、夜間驚醒、失眠 | 兼具兩者特徵 |
| 好發族群 | 肥胖、脖子粗短、扁桃腺肥大 | 心衰竭、中風、高海拔居住者 | 嚴重阻塞型呼吸中止症或心肺功能極差者 |
| 治療方向 | 呼吸器、減重、手術 | 治療原發病、呼吸器、氧氣治療 | 以呼吸器為主 |
睡眠呼吸中止症依成因分為三類:最常見的阻塞型睡眠呼吸中止症主因為上呼吸道物理性塌陷,患者雖有胸腹呼吸動作但氣流受阻,好發於肥胖、脖子粗短或扁桃腺肥大者。
中樞型睡眠呼吸中止症較少見,源於大腦神經訊號傳遞異常,導致呼吸運動完全停止,常見於心衰竭、中風或高海拔居住者。
混合型睡眠呼吸中止症則兼具兩者特徵,通常由中樞型呼吸暫停開始,隨後轉為阻塞型掙扎,常見於嚴重阻塞型呼吸中止症或心肺功能極差者。
二、你有窒息危機嗎?先了解 12 個睡眠呼吸中止症症狀+5 個外貌特徵!
(一)白天症狀
- 日間嗜睡:儘管睡眠時數充足,在開會、閱讀或開車時仍極度疲倦。
- 起床偏頭痛:因夜間反覆缺氧導致腦血管擴張,清醒時伴隨鈍痛感。
- 口乾舌燥:因睡眠時呼吸道受阻而張口呼吸,晨起時口腔與喉嚨乾燥。
- 認知功能受損:長期深層睡眠不足,導致注意力不集中、記憶力減退。
- 情緒波動不穩:大腦未獲有效休息,易產生焦慮、易怒或情緒低落。
- 清晨血壓偏高:夜間窒息感引發交感神經頻繁興奮,導致起床血壓波動。
- 工作效率下降:慢性疲勞導致判斷力與執行力下滑,影響日常生活。
(二)夜晚症狀
- 慣性且響亮的打呼:呼聲頻率不一,常伴隨呼吸中斷及巨大的倒抽氣聲。
- 呼吸暫停與窒息感:觀察到明顯的憋氣現象,患者可能因窒息感驚醒。
- 睡眠破碎:由於呼吸障礙導致頻繁的微覺醒,難以進入深層睡眠。
- 夜間頻尿:因胸腔壓力變化,心臟向腎臟發出排水訊號,導致半夜多次如廁。
- 異常盜汗:呼吸費力加上自律神經緊張,常在睡眠中大量出汗。
(三)外貌特徵
- 體重過重:BMI 指數大於 24。
- 頸圍過粗:男性大於 38 cm,女性大於 35 cm。
- 下顎或臉頰後縮:先天結構導致舌根在睡眠時容易往後塌陷。
- 鼻中膈彎曲:鼻腔構造異常導致長期依賴口呼吸。
- 舌頭肥厚:組織體積過大,直接縮減呼吸道進氣空間。
三、9 個睡眠呼吸中止症原因分享,這些高風險族群務必注意!

(一)口咽構造異常
即使體重正常,若天生下顎後縮、舌頭肥大或扁桃腺過度增生,都會導致進氣通道狹窄,呼吸道在吸氣時更容易發生堵塞。
(二)性別差異
根據 Iannella 於 Diagnostics 發表的研究指出,阻塞型睡眠呼吸中止症在不同族群間呈現明顯差異,其中男性的盛行率約為女性的 2:1,顯示性別為重要影響因子之一。
(三)荷爾蒙變化
根據 Yuhan Wang 於 BMC Endocrine Disorders 發表的研究指出,女性在停經後,阻塞型睡眠呼吸中止症的盛行率明顯上升,由停經前約 36% 提升至約 53%。
(四)家族遺傳史
遺傳因子決定了呼吸道的初始物理空間與結構穩定度,若直系親屬患有睡眠呼吸中止症,個人患病風險會顯著提升。
(五)肥胖、頸圍過粗
脂肪囤積於頸部會直接產生物理壓迫,男性頸圍大於 38 公分、女性頸圍大於 35 公分者,周圍的組織重量會使呼吸道在睡眠肌肉放鬆時更加容易塌陷。
(六)年齡增長
隨年齡增長,上呼吸道的肌肉張力會自然鬆弛;40 歲後,維持呼吸道通暢的支撐力量減弱組織更易在吸氣時因負壓而塌陷,導致嚴重的打呼或斷氣。
(七)慢性鼻塞、口呼吸
鼻中膈彎曲或嚴重過敏性鼻炎患者,被迫口呼吸,會導致下顎下垂並誘發舌根後墜,阻塞呼吸道、增加窒息頻率。
(八)吸菸、飲酒
長期吸菸引發呼吸道黏膜慢性發炎與水腫,限縮進氣路徑;睡前飲酒則會過度放鬆咽喉肌肉,並抑制大腦對缺氧的覺醒反應,導致窒息時間拉長且血氧濃度大幅下降。
(九)藥物作用與共病關係
服用具肌肉鬆弛效果的安眠藥會惡化舌根下墜程度;此外,高血壓、糖尿病患者常伴隨系統性發炎,與睡眠呼吸中止症形成惡性循環,交互加重病情。
四、如何找回順暢呼吸?7 個睡眠呼吸中止症治療方式改善睡眠品質!
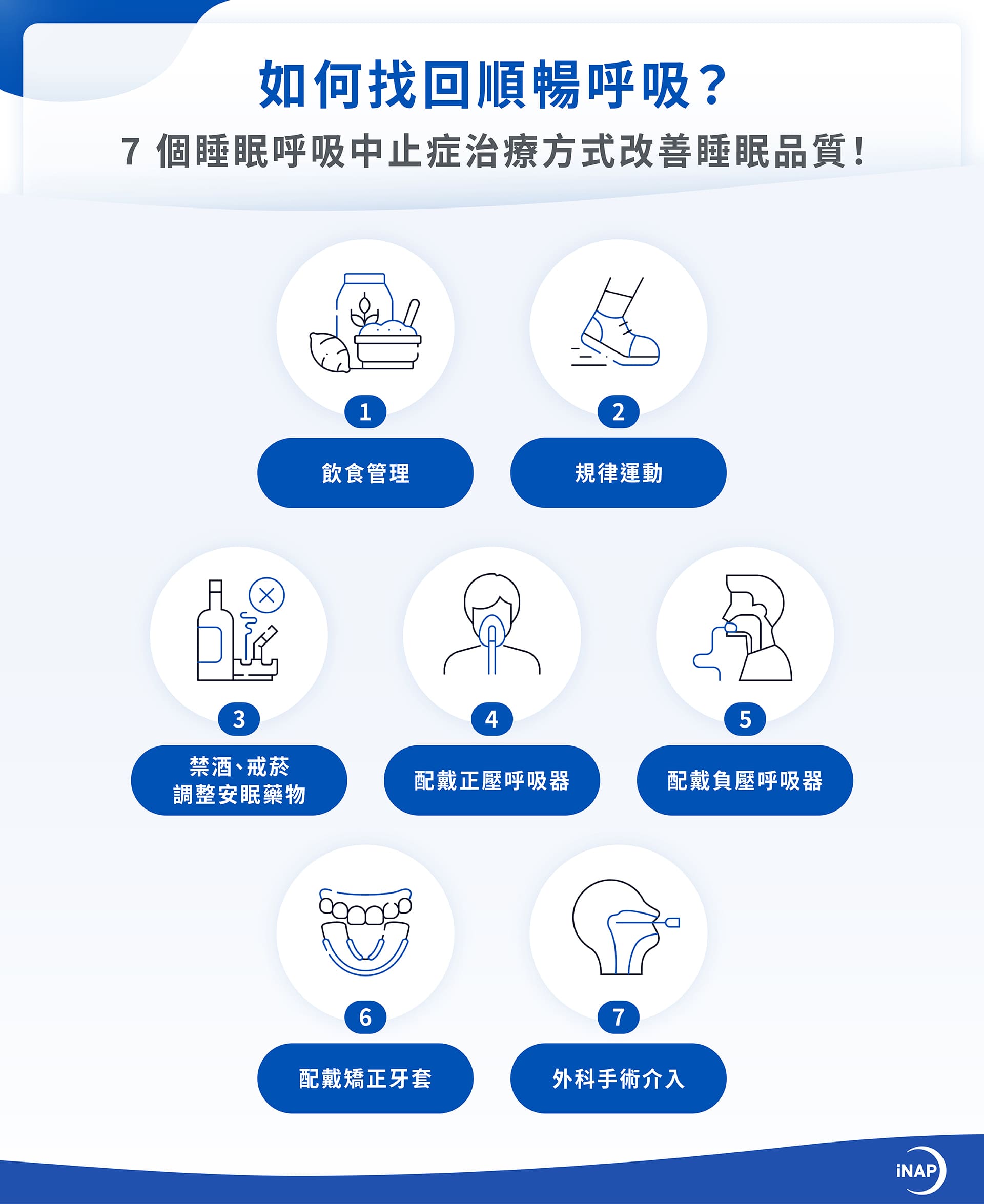
(一)飲食管理
患者每日總熱量攝取應低於消耗量 500 至 750 大卡,將精緻澱粉(白飯、麵條、白吐司)全數替換為低升糖澱粉,如燕麥、地瓜或糙米,穩定血糖並延長飽足感。
蛋白質攝取則依每公斤體重 1.2 至 1.5 克計算,優先選擇去皮雞胸肉、希臘優格、豆漿或豆腐等優質蛋白質,分攤在三餐攝取,保留肌肉組織並促進脂肪氧化代謝。
每餐應固定攝取至少兩份深綠色蔬菜,補充微量元素並維持腸道蠕動。
適合對象:體態豐盈、飲食偏好高醣類,或希望透過體質管理從根本建立健康基礎者。
(二)規律運動
患者每週至少要有 150 分鐘的中強度有氧運動,建議選擇對關節負擔較小的快走、游泳或單車,燃燒囤積在頸部與內臟的脂肪。
此外,應搭配每週 2 至 3 次的阻力訓練,重點針對大肌群(如深蹲、使用彈力帶進行阻力練習),每組動作執行 12 至 15 次,重複 3 組。
適合對象:長期久坐、缺乏體能活動,或希望增強肌肉支撐力以維持入睡穩定度者。
(三)禁酒、戒菸、調整安眠藥物
患者睡前 4 至 6 小時全面禁酒,並配合戒菸計畫,消除上呼吸道黏膜的慢性發炎與水腫。
醫師會同步評估患者的用藥清單,停用或調整具有強烈肌肉鬆弛作用的鎮靜劑與安眠藥,避免化學因素加劇睡眠時的呼吸道塌陷。
適合對象:具菸酒習慣、睡前容易感到乾澀,或正在服用特定幫助入睡藥物者。
(四)配戴正壓呼吸器
患者在睡眠時需配戴正壓呼吸器,以密封式面罩覆蓋鼻部或口鼻,主機透過軟管將過濾後的空氣持續吹入呼吸道,利用空氣產生的向外推力撐開塌陷的軟組織,維持呼吸道通暢。
適合對象:呼吸道塌陷程度嚴重、生理構造極其狹窄,且較能接受密封式面罩與持續氣流壓力的使用者。
(五)配戴負壓呼吸器
患者在睡眠時僅需在口中含入一個口部介面,主機會在口腔內形成負壓,將舌頭與軟顎往前吸附並固定在牙齒內側,防止其向後掉落,主打靜音且不影響翻身。
適合對象:淺眠易翻身、無法忍受面罩束縛感,深受吞氣症與呼吸道乾澀困擾,或有頻繁商務差旅攜帶需求者。
(六)配戴矯正牙套
此治療需經牙醫進行齒列取模後量身訂製牙套,睡前將牙套套入上下齒列,將下顎強制固定在前方位置,牽引舌根遠離咽喉後壁、擴張呼吸道。
適合對象:具特定咬合特徵、下顎位置明顯後縮的患者。
(七)外科手術介入
手術介入主要針對構造異常,且保守治療效果不佳的患者,像是以懸雍垂顎咽成型術切除肥大扁桃腺與修剪過長軟顎,或進行上顎及下顎前移術移動骨架結構徹底拓寬呼吸道。
針對鼻塞嚴重者,則需輔以鼻中膈矯正或鼻甲微創手術,執行目標是透過物理性的結構改變,永久性增加進氣空間。
適合對象:天生構造狹窄、長期受嚴重阻塞困擾,且一般保守保養方案成效有限者。
五、睡眠呼吸中止症看哪一科?6 大科別診斷重點解析!
(一)家醫科
家醫科負責第一線評估,透過嗜睡量表與病史詢問,排除貧血或內分泌失調等其他疲勞誘因;醫師會針對肥胖等危險因子提供代謝管理建議,並依據患者狀況轉診至相關專科。
(二)胸腔內科
胸腔內科醫師執行睡眠多項生理檢查(PSG),監測睡眠中的血氧、睡眠呼吸中止指數(AHI 指數)及腦波,並為中重度患者開立呼吸器處方,負責後續的壓力調教與長期療效追蹤。
(三)耳鼻喉科
耳鼻喉科專注於上呼吸道物理性檢查,利用內視鏡評估鼻腔、扁桃腺及舌根空間;針對鼻中隔彎曲或扁桃腺肥大等構造性阻塞,醫師會評估是否透過手術擴大氣流通道。
(四)牙科
針對輕中度患者提供止鼾牙套治療,透過客製化裝置讓下頜在睡眠時維持前移,防止舌根後倒阻塞呼吸道;牙科醫師會定期監控患者的咬合關係與顳顎關節健康,保證長期佩戴的安全性。
(五)神經內科
神經內科負責診斷中樞型呼吸中止症,排除腦部病變或神經肌肉疾病對呼吸驅動力的影響;醫師會檢查神經傳導路徑的完整性,確認呼吸指令正常傳遞,並處理與神經系統相關的睡眠障礙。
(六)身心科
身心科專門處理呼吸中止症常伴隨的失眠、焦慮或憂鬱等共病;醫師在治療過程中會篩選藥物,避開具肌肉鬆弛效果或抑制呼吸驅力的傳統安眠藥,避免加重呼吸暫停症狀。
六、睡眠呼吸中止症如何檢測?睡眠呼吸中止症自我檢測問卷、2 種診間檢查方式介紹!
(一)STOP-Bang
STOP-Bang 問卷具備極高的普及性與診斷敏感度,在睡眠呼吸中止症的初步篩檢流程中,已成為臨床評估的首選工具。
| 類別 | 縮寫 | 指標項目 | 判定標準,回答「是」即得 1 分 |
| 主觀症狀(STOP) | S | 鼾聲(Snoring) | 你是否打呼很大聲,聲音大到門關著外面都可以聽到,或枕邊人會因為你打呼而用手肘頂你? |
| T | 疲倦(Tired) | 你是否在白天經常覺得疲勞、疲累或想睡覺,例如開車時會睡著? | |
| O | 觀察(Observed) | 是否有人觀察到你在睡覺時會呼吸停止、嗆到或喘氣? | |
| P | 血壓(Pressure) | 你是否有高血壓,或已經正在接受高血壓治療? | |
| 主觀症狀(STOP) | B | 肥胖(BMI) | 你的身體質量指數(BMI)是否超過35公斤/平方公尺? |
| A | 年齡(Age) | 你的年紀是否超過 50 歲? | |
| N | 頸圍(Neck) | 請問你的頸圍尺寸是不是大號的?(從喉結部位測量一圈)針對男性,你的襯衫領口是否為 17 吋/43 公分或更大號針對女性,你的襯衫領口是否為 16 吋/41 公分或更大號 | |
| G | 性別(Gender) | 你的性別是否為男性? |
STOP-Bang 問卷的風險評估,可依得分區分為三個等級:若得 0 至 2 分,屬於低度風險,代表患病機率較低,維持良好生活型態即可;若得 3 至 4 分,則進入中度風險,建議主動諮詢專科醫師,評估是否安排進一步的睡眠篩檢。
一旦得分高達 5 至 8 分,則判定為高度風險,代表患有中重度睡眠呼吸中止症的可能性極高。強烈建議安排專業的睡眠多項生理檢查(PSG),由醫療團隊介入確診並尋求治療方案。
(二)NoSAS 問卷
NoSAS 問卷是由瑞士醫療團隊開發的快速篩檢工具,其名稱取自五個關鍵指標的首字母。
| 評估項目 | 代號 | 問題 | 分數 |
| 頸圍(Neck) | N | 頸圍是否超過 40 公分 | +4 |
| 肥胖(Obesity) | O | BMI 是否介於 25 至 30(+3);或 BMI ≥ 30(+5) | +3 / +5 |
| 打呼(Snoring) | S | 睡覺時是否經常有明顯打呼聲 | +2 |
| 年齡(Age) | A | 年齡是否超過 55 歲 | +4 |
| 性別(Sex) | S | 是否為男性 | +2 |
NoSAS 問卷的判定以 8 分為風險分界線:若總分在 7 分以內,代表目前患有中重度睡眠呼吸中止症的風險較低,暫無立即就醫檢查的迫切性,但仍建議維持健康體重、預防風險上升。
一旦評分達到 8 分以上,即被視為高風險族群,由於此問卷在臨床上具有極高的敏感度,建議應儘速前往睡眠中心或相關專科,由醫師安排睡眠多項生理檢查取得精確診斷。
(三)居家睡眠檢查
居家檢查同樣是初步篩檢的選項,患者將輕量化儀器帶回熟悉的睡眠環境自行配戴,主要監測呼吸氣流與血氧變化,適合症狀典型、疑似中重度阻塞型的患者。
其優點是無須排隊等候床位,且能避免因陌生環境造成的睡眠干擾;缺點則是缺乏腦波數據,無法準確分析睡眠分期或排除其他複雜的睡眠障礙。
主要檢測項目有:
- 口鼻呼吸氣流:偵測呼吸暫停或通氣不足。
- 血氧飽和度:記錄缺氧頻率與程度。
- 胸腹呼吸起伏:觀察呼吸規律,輔助區分病症類型。
- 心率監測:記錄睡眠期間的心跳節律變化。
(四)多項睡眠生理檢查
多項睡眠生理檢查(Polysomnography, PSG)是最全面的臨床診斷方式,患者需在醫院睡眠中心過夜,透過貼在全身的多組精密感應器,同步記錄腦波、眼動及肌電訊號,提供詳盡的數據報告。
除了睡眠呼吸中止指數(AHI),還會分析睡眠分期,是醫生判斷病情嚴重程度與決定治療方案最權威的依據。
主要檢測項目:
- 腦波圖(EEG):判定睡眠分期、深度及微覺醒現象。
- 眼動圖(EOG):偵測快速動眼期,完整判讀睡眠循環。
- 下顎與腿部肌電圖(EMG):排除磨牙、不寧腿症候群或肢體抽動。
- 心電圖(ECG):監控睡眠中是否有缺氧引發的心律不整。
- 精密口鼻氣流與血氧:量化呼吸障礙的嚴重程度。
- 錄影與體位監控:觀察睡眠姿勢與呼吸中止的關聯性。
七、不治療睡眠呼吸中止症有什麼風險?5 個常見問題更認識呼吸中止症!
(一)睡眠呼吸中止症會帶來哪些影響?
短期內,患者會因無法進入深層睡眠而出現日間極度嗜睡、晨間頭痛、注意力渙散及情緒易怒,顯著增加交通事故與工作意外的風險。
長期而言,缺氧狀態會過度啟動交感神經,導致血壓上升、心臟負荷加重,大幅提升罹患心肌梗塞、心律不整、中風及第二型糖尿病等代謝疾病的機率。
此外,頻繁的夜尿與性功能障礙也是常見的併發症,嚴重威脅整體的生活品質。
(二)睡眠呼吸中止症不治療會有什麼風險?
最直接的風險是心血管系統的崩潰與意外事故的發生,長期反覆的間歇性缺氧會導致交感神經異常興奮,血壓持續升高且難以透過藥物控制,大幅增加心肌梗塞、心律不整及中風的機率。
此外,由於大腦長期處於缺氧與破碎的睡眠中,患者在白天會出現嚴重的注意力潰散與無法抗拒的嗜睡,這在駕駛或操作機械時極易引發重大交通事故或職業傷害。
(三)睡眠呼吸中止症和肥胖有關聯嗎?
有,肥胖與睡眠呼吸中止症之間存在高度的因果關係。
體重增加時,多餘的脂肪會堆積在頸部與上呼吸道周圍,直接擠壓呼吸道空間,導致在睡眠中肌肉放鬆時,呼吸道極易發生塌陷與阻塞。
此外,過多的腹部脂肪會向上推擠橫膈膜,減少肺部的儲氧量,不僅加劇睡眠時的缺氧程度,也使得維持呼吸道張力的負擔變得更重。
(四)治療睡眠呼吸中止症的好處有哪些?
治療睡眠呼吸中止症不僅能解決打呼問題,更重要的是能恢復完整的睡眠結構,讓大腦進入深層修復階段,大幅消除日間嗜睡、晨間頭痛與注意力渙散,提升工作效率與駕駛安全。
從長期健康角度看,睡眠時穩定的血氧濃度能減輕心血管負擔,降低心肌梗塞與中風的風險。
此外,改善缺氧有助平衡代謝荷爾蒙,使血糖更易控制並提升減重成功率,除了改善患者的生活品質,也因噪音干擾的停止而提升伴侶的睡眠滿意度。
(五)小孩也會有睡眠呼吸中止症嗎?
小孩確實也會患有睡眠呼吸中止症,且其成因與表現與成人有所不同。
兒童患者最常見的病因是扁桃腺或腺樣體肥大,這些淋巴組織若過度增生,容易在睡眠肌肉放鬆時阻礙呼吸道,引發呼吸暫停。
此外,過敏性鼻炎導致的長期鼻塞、顱面結構異常(如小下巴)或兒童肥胖,也都是常見的誘發因素。
與成人表現出的嗜睡不同,睡眠呼吸中止症在孩子身上常表現為過動、焦慮或注意力不集中,有時甚至被誤診為過動症。
八、克服睡眠呼吸中止症,iNAP One 讓你輕裝熟睡,重塑 100% 晨間專注!
深入了解睡眠呼吸中止症後會發現,打呼與窒息的根源在於呼吸道塌陷。當大腦因缺氧頻繁發出驚醒訊號,睡眠結構便會支離破碎,導致白天揮之不去的疲勞感。
iNAP One 採取革命性的減法邏輯,讓使用者不再受困於傳統正壓呼吸器的強迫灌氣與厚重面罩,提供更優雅、自然的呼吸對策。
負壓引導技術:物理性牽引,讓呼吸恢復自然
有別於傳統呼吸器像吹氣球般從外部灌氣支撐,iNAP One 會製造輕微的負壓,物理性地將舌頭與軟顎輕輕拉向前方。
- 預防組織塌陷:有效防止肌肉放鬆後向後堵塞氣管。
- 回歸鼻腔呼吸:溫和的牽引力引導雙唇自然閉合,切換回身體最理想的呼吸路徑。
- 穩定血氧濃度:讓睡眠重新回歸深度修復期,終結失眠的惡性循環。
極致減法美學:打破束縛的輕裝哲學
傳統呼吸器沉重的面罩常伴隨臉部壓痕、皮膚過敏、幽閉恐懼,以及令人難以入眠的噴氣噪音。iNAP One 針對這些痛點採取減法設計,徹底擺脫物理束縛,實現真正的睡眠自由。
- 消除面罩負擔:告別厚重的面罩與頭帶,避免臉部壓痕與皮膚過敏,對於因幽閉恐懼而無法配戴傳統儀器的使用者而言,是最友善的救星。
- 如手機般輕巧:主機僅 210g,鋰電池充飽後可支援 4 個夜晚,不再受限於床頭插座。
- 靜音運轉模式:智慧間歇抽氣系統僅在牽引時運轉,營造近乎無聲的睡眠環境。
- 專利集液設計:能妥善隔離並處理負壓產生的唾液,使呼吸路徑保持清爽乾淨,維持一整晚的舒適體驗。
科學化管理:量身打造的治療方案
透過 iNAP Lab+ APP 與雲端平台,iNAP One 將睡眠過程轉化為可追蹤的數位指標,實現數據驅動的健康管理:
- 即時數據監測:使用者可串聯血氧設備,即時掌握夜間的氣密狀態與血氧趨勢。
- 專業遠距分析:醫療人員能依據每位使用者回傳的數據,從雲端微調負壓參數。
別讓疲勞與缺氧,稀釋了你的決策力。立即預約 iNAP One 居家體驗,在每一個夜晚為你換取隔日清晨的絕對專注。這是專屬於你的生理投資,讓身體在無束縛的睡眠中,重啟巔峰!






