嗜睡症、猝睡如何辨別?13個嗜睡成因+8個改善嗜睡方法分享!

嗜睡讓人好困擾,這篇先釐清一般性疲勞與病理性嗜睡差異,接著解析13個嗜睡原因。我們也整理改善嗜睡8方法,並針對就診需求,提供從家醫科到睡眠中心的6種科別指引,最後別錯過文末6個QA,幫助你更了解嗜睡!
目錄
為什麼總是想睡?深度解析 13 個嗜睡原因與潛在的突然嗜睡原因!
一直睡覺是憂鬱症嗎?6 個關於嗜睡你還想知道的 QA 整理!
終結破碎睡眠引發的慢性嗜睡,iNAP One 以溫和負壓引導自然鼻呼吸,找回深度好眠!
一、一般性疲勞與病理性嗜睡差在哪?如何區分不同程度的嗜睡症狀?
| 一般性嗜睡症與病理性嗜睡症的差異 | |||
| 分類層級 | 病理診斷 | 生/病理機制 | 臨床症狀 |
| 一般性嗜睡 | 生理性疲勞 | 睡眠剝奪導致腺苷堆積或生理時鐘失調。 | 補眠後精神顯著恢復,嗜睡感與作息直接相關。 |
| 原發性病理性嗜睡 | 猝睡症 | 下視丘分泌素缺乏導致清醒與快速動眼期界線模糊。 | 無法控制的斷片,激動時猝倒癱軟或睡眠癱瘓。 |
| 嗜睡症 | 中樞清醒調控失調,非睡眠不足或呼吸障礙引起。 | 日間過度嗜睡持續逾 3 個月,充足睡眠後仍覺得睏倦。 | |
| 特發性嗜睡症 | 機轉不明,推測與中樞 GABA 系統過度活化有關。 | 每日睡眠逾 10 小時,醒後伴隨嚴重的反應遲鈍與認知功能障礙。 | |
| 繼發性病理性嗜睡 | 睡眠呼吸中止 | 呼吸道反覆塌陷致血氧降低與睡眠破碎、片段化。 | 鼾聲劇烈且醒後口乾頭痛,因睡眠品質低下而昏沈。 |
| 心理疾患 | 血清素與正腎上腺素失調,常伴隨非典型憂鬱。 | 全身有沉重感且缺乏動力,以過度睡眠逃避負面情緒。 | |
| 代謝與內分泌疾患 | 甲狀腺低下致代謝率過低或糖尿病血糖大幅波動。 | 反應遲鈍、怕冷且體力衰退,餐後嗜睡感尤為強烈。 | |
| 藥物引發之嗜睡 | 抗組織胺或鎮靜劑抑制中樞神經,影響警覺度。 | 認知與反應力下降,嗜睡程度與用藥時間高度相關。 | |
一般嗜睡多屬生理性疲勞,主因是腺苷堆積或生理時鐘失調,通常補足睡眠即可緩解。
病理性嗜睡則涉及更深層的機制,原發性嗜睡(如猝睡症、特發性嗜睡症)源於中樞神經調控障礙,導致無法控制的斷片或極端的睡眠慣性。
而繼發性嗜睡則是受其他共病拖累,例如睡眠呼吸中止造成的間歇性缺氧與睡眠片段化,或是憂鬱症涉及血清素失調所引發的身體沉重感。
二、為什麼總是想睡?深度解析 13 個嗜睡原因與潛在的突然嗜睡原因!
(一)睡眠不足
當睡眠時間低於大腦的基本需求,或是受到失眠問題困擾導致睡眠品質不佳時,體內累積的腺苷無法被有效代謝,進而形成沉重的睡眠壓力。
一旦濃度突破臨界點,大腦便會強制啟動保護機制,誘發強烈的嗜睡感,也是常見的一直想睡覺原因。
(二)生理時鐘紊亂
長期熬夜、輪班工作或頻繁跨時區移動,會干擾下視丘的生理時鐘。
體內負責清醒的皮質醇與負責睡眠的褪黑激素分泌失調,身體會在錯誤的時間發出睡眠指令,造成嚴重的白天嗜睡。
(三)環境因素
長期處於通風不良(二氧化碳濃度過高)的空間,會導致血氧下降、大腦運作遲緩,產生沉重的昏沉感。
此外,光線不足會誤導大腦下視丘,使其以為仍處於深夜而持續分泌褪黑激素;而室溫過高則會干擾身體散熱,阻礙大腦進入深層修復模式,導致隔天出現補償性的嗜睡。
(四)血糖震盪
頻繁攝取精緻澱粉或高糖食物,會誘發血糖劇烈飆升,迫使身體大量分泌胰島素進行調節。
隨後血糖的快速墜落會造成大腦能量供給瞬間中斷,引發強烈睏倦感(餐後嗜睡);長期處於代謝不穩定的狀態,會導致整體能量轉換效率低落,使身體陷入持續性的慢性疲勞。
(五)缺乏營養素
當身體缺乏微量營養素時,能量代謝鏈會隨之中斷,即便身體有熱量也無法轉化為動力。
維生素 B 群(尤其是 B12 與葉酸)是神經傳導與能量合成的必要輔酶,缺乏時會使大腦運作遲緩並誘發貧血。
而鎂、鋅、維生素 D 則參與了上百種生化反應,與神經穩定及抗發炎息息相關。
(六)甲狀腺功能低下
當甲狀腺素分泌不足時,導致熱量轉換為動能的效率大幅下降,使大腦與肌肉長期處於能量匱乏的狀態,引發反應遲鈍、心跳緩慢及全天候難以排解的重度嗜睡。
(七)血液功能障礙
出現慢性貧血或其他血液功能異常時,血液攜帶氧氣的能力會明顯下降,使大腦與各器官長時間處於低氧環境。
此時,身體會降低非必要的能量消耗,會感受到明顯的疲倦、體力下滑,與持續性的精神不振、一直嗜睡。
(八)慢性發炎
當身體處於慢性發炎狀態,免疫系統釋放的發炎因子會干擾大腦調節清醒的中樞。
大腦為了集中能量對抗潛在威脅,會主動抑制清醒動力並誘發強烈嗜睡,迫使身體休息。
(九)壓力過大
長期高壓會使下視丘—腦下垂體—腎上腺軸(HPA 軸)持續過度活化,皮質醇(壓力荷爾蒙)長時間濃度偏高,導致神經系統逐漸出現功能性疲乏。
當負荷逼近臨界點,大腦可能啟動「代償性關閉」機制,引發自律神經失衡與突發性倦怠,透過強制降低清醒程度,中斷過度運轉的壓力循環。
(十)心理障礙
當情緒壓力或內在空虛過於強烈時,大腦可能透過延長睡眠,暫時隔絕外界刺激與心理負擔。
即使長時間睡眠,醒來後仍容易感到精神不濟,難以真正恢復清醒與專注。
(十一)藥物影響
第一代抗組織胺(感冒過敏藥)、肌肉鬆弛劑或特定抗憂鬱藥物,具有穿透血腦屏障並抑制中樞神經的效果,會導致白天的持續昏沉。
藥物戒斷則是長期依賴咖啡因或提神物質後,一旦停止攝取,原本被壓抑的睡眠壓力(如腺苷)會代償性地瞬間爆發,使大腦陷入清醒與睡眠切換機制的暫時性失衡。
(十二)睡眠呼吸中止症
睡眠呼吸中止症是指在睡眠過程中,上呼吸道因塌陷而反覆阻塞,導致呼吸暫停或變淺,常伴隨明顯打呼、口呼吸,以及呼吸中斷後急促補氣的聲音。
為了重新啟動呼吸,大腦會不斷發出喚醒訊號。即使當事人未必察覺,整體睡眠結構已被打斷,深層睡眠難以維持,影響身體修復與恢復機制。
(十三)中樞神經疾病
大腦負責切換「清醒」與「睡眠」的神經開關出現功能障礙,如猝睡症是由於腦部缺乏神經傳導物質食慾素,患者會在完全無預警的情況下突發性地陷入睡眠。
此外,帕金森氏症、失智症或腦部外傷,也可能破壞調節晝夜節律的神經元,使大腦的監控系統失靈,引發嚴重的日間嗜睡與睡眠結構混亂。

三、一直想睡覺怎麼辦?改善嗜睡的 8 個簡單方法分享!
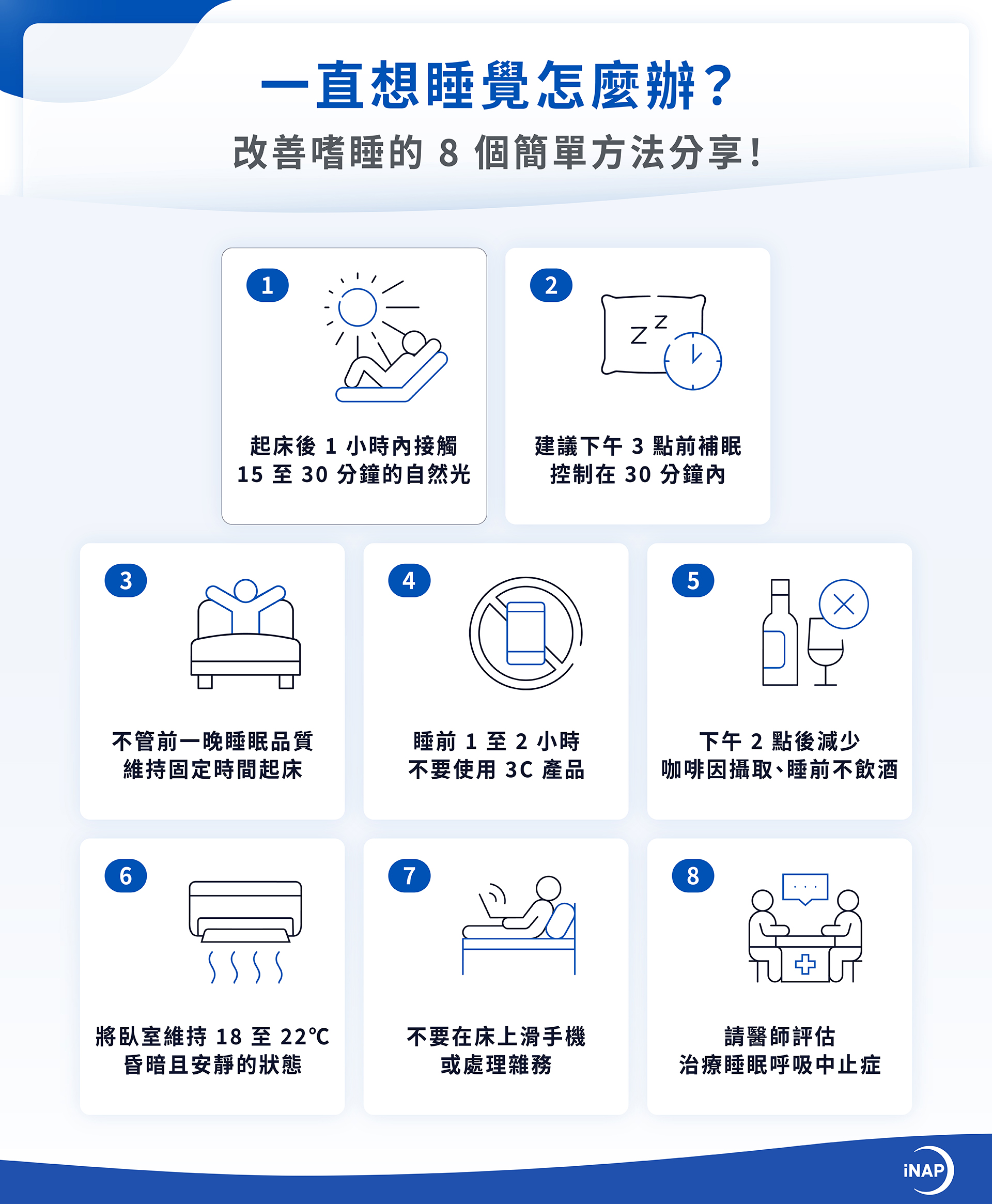
(一)起床接觸晨間日光
起床後 1 小時內接觸 15 至 30 分鐘的自然光,能有效抑制褪黑激素並啟動清醒訊號;日光訊號會同步大腦的生理時鐘,預告身體在 14 至 16 小時後準時產生入睡所需的睡意。
(二)控制日間補眠時間
日間補眠建議安排在下午 3 點前,並控制在 20 至 30 分鐘內,避免進入深層睡眠。短時間小睡可適度緩解日間疲勞,同時不會過度消耗腦內腺苷,維持夜間的入睡動力。
(三)起床時間維持一致
無論前一晚的睡眠品質如何,固定時間起床能持續校準晝夜節律,避免因過度補眠或作息變動導致睡眠結構失衡,讓身體自然建立起規律的生理節奏。
(四)睡前不要用 3C 產品
睡前 1 至 2 小時應避免操作手機或平板,減少藍光對生理時鐘的干擾。藍光會誤導大腦以為仍處於白天,抑制褪黑激素的分泌,導致入睡困難或睡眠品質下降。
(五)限制咖啡因、酒精攝取
下午 2 點後應減少咖啡因攝取,避免干擾腺苷受體;同時睡前不要飲酒,酒精會破壞睡眠架構、減少深層睡眠,導致醒後仍感到極度疲憊。
(六)調整睡眠環境
將臥室維持在攝氏 18 至 22 度、完全昏暗且安靜的狀態,能幫助核心體溫下降並啟動深度睡眠模式。若環境光線或噪音無法控制,建議佩戴眼罩或耳塞,排除所有外在干擾。
(七)不要在床上做睡眠以外的事情
床鋪應僅用於睡眠,不要在床上滑手機或處理雜務。若躺下 20 分鐘仍無睡意,應立即起身離開床鋪,待出現明顯倦意後再回床上,藉此強化大腦對「床 = 睡覺」的神經連結。
(八)評估、治療睡眠呼吸中止症
若試過各種方法仍極度嗜睡,可能是呼吸中止症引發的夜間缺氧。建議諮詢醫師進行睡眠檢測,並依據個人需求選擇合適的治療方案:
- 正壓呼吸器:透過穩定氣流撐開氣道,防止組織塌陷。
- 負壓呼吸器:利用口腔負壓技術引導舌頭定位,維持呼吸道暢通。
四、嗜睡要看哪一科?從家醫科到睡眠中心有 6 種專業分工!
(一)家醫科
家醫科是處理嗜睡問題的第一線,若無法判斷具體原因,醫師會進行初步病史詢問與全身理學檢查,優先排除常見感染、不當用藥副作用或輕微貧血引起的疲勞。
根據血液與生化檢驗結果,醫師能精準判斷是否需進一步轉介至內分泌科、睡眠中心等特定專科。
(二)內分泌科
若嗜睡伴隨體重異常增減、耐寒力下降、臉色蒼白或飯後血糖劇烈波動,應求診內分泌科。
醫師透過血液生化分析,檢測促甲狀腺激素(TSH)、血糖穩定度及微量元素濃度,確認是否有甲狀腺功能低下、反應性低血糖或慢性貧血,解決因細胞代謝率下降所導致的生理性倦怠。
(三)胸腔內科、耳鼻喉科
若嗜睡伴隨睡眠呼吸中斷、缺氧性驚醒或清晨頭痛,應由胸腔內科、耳鼻喉科評估阻塞型睡眠呼吸中止症(OSA)。
醫師會檢查上呼吸道是否有組織塌陷或解剖構造狹窄,並利用睡眠多項生理檢查(PSG)判讀夜間血氧飽和度與睡眠呼吸中止指數(AHI)。
接著,依據臨床分級提供正壓呼吸器、負壓呼吸器穩定氣道壓力,或進行外科手術重建物理通氣空間。
(四)神經內科
若出現不可控的突發性入睡、睡眠癱瘓(鬼壓床)或猝倒,神經內科負責診斷中樞神經系統的病理病變。
醫師會針對猝睡症、腦部外傷或帕金森氏症進行神經元損害評估,並利用腦電圖(EEG)或白天多次入睡檢查(MSLT),判定大腦調節清醒與睡眠的生理機制是否受損。
(五)身心科
若嗜睡伴隨情緒低落、焦慮、興趣喪失或長期壓力,身心科負責評估精神障礙對睡眠週期的干擾。
醫師會檢測血清素與多巴胺等神經傳導物質的失衡狀態,確認是否存在憂鬱症引發的過度睡眠,並透過藥物介入或心理諮商,修正因情緒調節功能失調所產生的異常睡眠模式。
(六)睡眠中心
當嗜睡病因複雜或涉及多重共病時,醫學中心旗下的睡眠中心提供跨學科的一站式整合評估。
由胸腔、神經、身心與耳鼻喉科醫師組成的專業團隊,能透過高階監測設備精準判讀睡眠結構,並結合基因檢測或臨床新藥試驗資源,為病患解決長期困擾的嗜睡頑疾。
五、一直睡覺是憂鬱症嗎?6 個關於嗜睡你還想知道的 QA 整理!
(一)一直睡覺是憂鬱症嗎?
一直睡覺(過度睡眠)是憂鬱症的典型臨床指標,在醫學上稱為「非典型憂鬱」。
當內在壓力或情緒負荷過高時,意識可能透過延長睡眠,降低對外界刺激的感知。另一方面,血清素與多巴胺等神經傳導物質失衡,也會干擾清醒與睡眠節律。
臨床判斷的關鍵,在於是否同時出現持續兩週以上的情緒低落或興趣明顯減退;若每日睡眠時間超過 10 小時,仍伴隨腦霧、專注與生活動力下降,需提高對憂鬱症的警覺。
(二)咖啡喝太多會更想睡?
是,過量攝取咖啡因會引發咖啡因崩潰並導致代償性嗜睡。
咖啡因因結構與腺苷相似,能搶占受體以暫時阻斷睡眠訊號,但無法阻止腺苷持續產生。當咖啡因代謝衰減後,積壓的高濃度腺苷會瞬間與受體結合,引發比攝取前更強烈的疲累感。
此外,長期高劑量咖啡因會持續刺激 HPA 軸,導致皮質醇分泌失調與神經系統功能性疲乏,加上利尿作用引起的輕微脫水,進而降低大腦供氧效率並產生持續昏沉感。
(三)嗜睡與慢性疲勞症候群有關嗎?
是,慢性疲勞症候群(CFS)與嗜睡有關,但兩者並不完全相同。
慢性疲勞症候群的核心特徵為「休息後仍無法恢復的疲勞」,即便睡眠充足,身體與大腦仍維持在低能量狀態,且在輕微活動後會出現運動後不適症(PEM)。
若長期感到極度疲倦且無法透過休息改善,並合併腦霧、認知功能下降、肌肉無力,即需考慮慢性疲勞症候群的可能性,而不是視為單純的睡眠問題。
(四)我可以自行治療嗜睡症嗎?
不行,嗜睡症無法透過意志力或生活調整自癒,必須經由專業醫師診斷並開立處方藥物治療。
嗜睡症涉及大腦神經傳導物質的缺乏或中樞神經系統調節障礙,自行攝取高劑量咖啡因或能量飲料僅能短暫提神,長期反而會加劇神經疲勞,甚至誘發心悸與焦慮。
若嗜睡已影響工作、駕駛安全或社交生活,應儘快前往睡眠中心或神經內科進行白天多次入睡檢查(MSLT)。確認病因後對症下藥,切勿擅自服用成藥或保健食品,以免延誤治療。
(五)晚上睡不飽,白天長時間睡覺怎麼辦?
建議將日間補眠嚴格限制在 20 至 30 分鐘內,能避免提前清償大腦累積的腺苷,確保入睡動力在夜間達到巔峰,防止入睡困難的循環。
同時,應維持固定起床時間,並在醒後接觸 15 至 30 分鐘自然陽光以啟動清醒訊號;夜間則需減少藍光與咖啡因刺激,透過強化清醒與睡眠的對比,重新校準混亂的睡眠架構。
若調整作息兩週後仍無改善,且嚴重影響日常生活,應前往睡眠中心、神經內科或身心科尋求專業醫師評估。
(六)嗜睡可能是睡眠呼吸中止症嗎?
是的,這是臨床上容易被忽視的「病理性嗜睡」原因之一。
當我們進入睡眠後,全身肌肉會隨之放鬆;若上呼吸道過於狹窄,或是舌根部軟組織因重力向後塌陷,就會徹底堵塞氣管,導致空氣無法進入肺部。
當呼吸反覆中斷,體內的血氧濃度會劇烈下降;為了不讓身體窒息,大腦會被迫在深夜不斷發出警報,觸發「微覺醒」來重新換氣。
雖然你可能不自覺有醒來,但睡眠結構早已支離破碎,大腦始終無法進入修復身體所需的「深層睡眠」。即便看似睡足 8 小時,醒來後仍可能感到相當疲倦,需要進一步的評估與治療。
六、終結破碎睡眠引發的慢性嗜睡,iNAP One 以溫和負壓引導自然鼻呼吸,找回深度好眠!
長期以來,治療阻塞性睡眠呼吸中止症的主流是正壓呼吸器(CPAP),其原理是利用外部壓力像吹氣球一樣把氣道撐開。
然而,許多使用者常因「被灌氣」、面罩束縛的不適感,或是管路漏氣產生的聲音而難以入睡,最終導致治療中斷。
以負壓重塑呼吸邏輯
不同於傳統機器的外部加壓,iNAP One 透過柔軟的口部介面,在口腔內產生微小的負壓,這股溫和的吸力能物理性地將舌頭與軟顎拉向前方,有效預防肌肉鬆弛後向後塌陷、堵塞呼吸道。
這種方式更貼近人體自然的生理結構,引導使用者自然閉緊雙唇,改由具備過濾與溫潤功能的鼻腔進行呼吸。
當血氧濃度趨於穩定,大腦便不再因缺氧頻繁觸發「驚醒訊號」,使睡眠能順利進入深層修復期,徹底緩解日間嗜睡與長期疲勞。
讓醫療設備生活化
iNAP One 主機體積僅約手機大小且輕達 210g,內建長效鋰電池、充飽電可以使用 4 個晚上,擺脫了床頭插座的空間限制,無論居家、出差或出國旅行,都能輕鬆收納於隨身包中。
對於噪音敏感的使用者與其床伴而言,設備在穩定維持負壓時幾乎靜音,僅在重新建立壓力環境時有極短暫且細微的抽吸聲,提升使用者的睡眠連續性,也維護了枕邊人的睡眠權利。
為了提升治療的衛生與舒適度,透過專利的集液袋與隔離設計,能妥善處理因負壓刺激可能產生的唾液,使呼吸路徑始終保持乾爽。
此外,其口部介面無需任何頭帶固定,徹底免除了臉部壓痕、皮膚過敏或因面罩壓迫產生的幽閉恐懼感,大幅降低了初學者的心理門檻。
科學化的睡眠管理系統
iNAP One 同時也具備強大的數位管理能力。透過 iNAP Lab+ APP,使用者可即時串聯血氧計或睡眠指環,將夜間的氣密狀態、血氧趨勢與呼吸數據同步至雲端平台。
醫療專業人員能依此進行遠距數據分析,並根據每位使用者不同的口腔構造與症狀嚴重程度,微調負壓參數,實踐量身打造的精準治療。
找回夜晚的沈靜,是送給自己與家人最珍貴的禮物,讓 iNAP One 成為床頭最靜謐的守護者,陪你安穩入夢。立即預約 iNAP One 居家體驗,奪回屬於你的睡眠主導權。


















