睡滿八小時,臉還是垮?醫師揭祕「假睡美容覺」真相:睡眠呼吸中止讓你越睡越老!
早上掙扎著按掉鬧鐘,明明睡了整整八小時,卻在鏡子前嘆氣:
- 臉色蠟黃暗沉、黑眼圈更深、眼袋明顯?
- 明明沒熬夜,臉卻浮腫鬆垮、毛孔粗大?
- 花大錢買的保養品,好像沒什麼效果?

先別急著懷疑保養品,問題可能出在你的「睡眠品質」上。真正讓皮膚變好的,不只是睡足夠,而是睡得「好」。
睡得好,真的會變好看
大家常說「睡美容覺」,這可不是迷信。

優質睡眠是身體自我修復、更新的黃金時間,而皮膚作為最大的器官,更是夜間修復的主角。
- 皮膚修復力提升:睡覺時,皮膚細胞活性增加,能修復白天被紫外線、髒空氣等造成的傷害,減少皺紋與色斑生成。同時,夜間皮膚新生速度也會加快,讓膚況更透亮。
- 壓力荷爾蒙「下班」:良好的睡眠能降低壓力荷爾蒙皮質醇的濃度。反之,睡眠不足會讓皮質醇長時間偏高,不僅會讓傷口難癒合,也會加速老化、甚至誘發痘痘。睡好覺,就是幫皮膚「減壓」。
- 膠原蛋白合成黃金期:睡眠中,身體會分泌生長激素,促進膠原蛋白生成,維持肌膚緊緻與彈性。睡眠不足,膠原蛋白減少,臉自然就鬆垮沒精神。
長期睡不好,後果很直接——眼皮鬆弛、眼袋浮腫、黑眼圈深、細紋明顯。研究顯示,睡眠品質差會加速皮膚老化、降低防護力,久而久之,連自信都會被耗光。
你的「美容覺」可能被這個小偷偷走了:
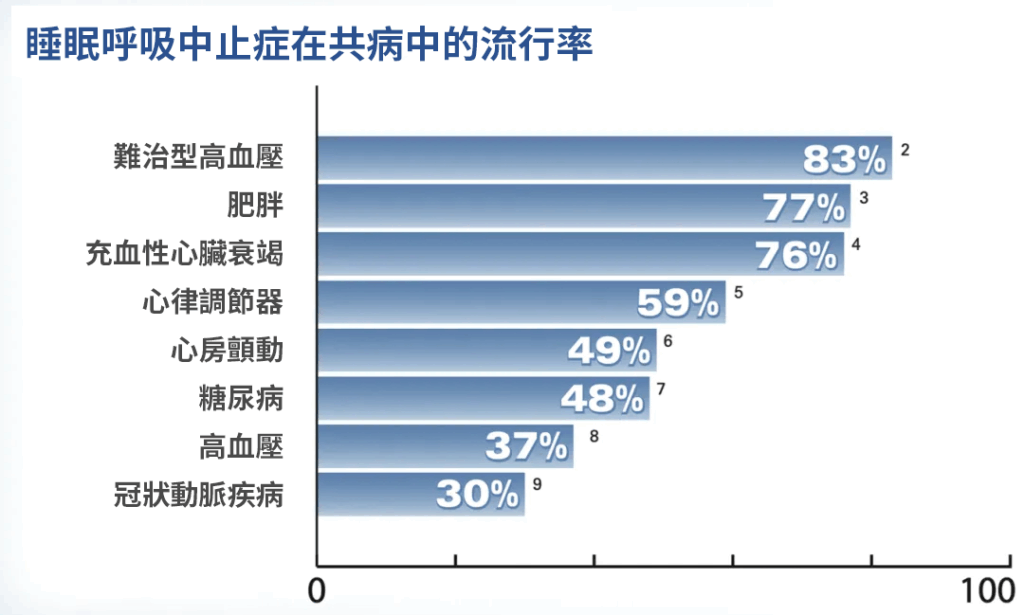
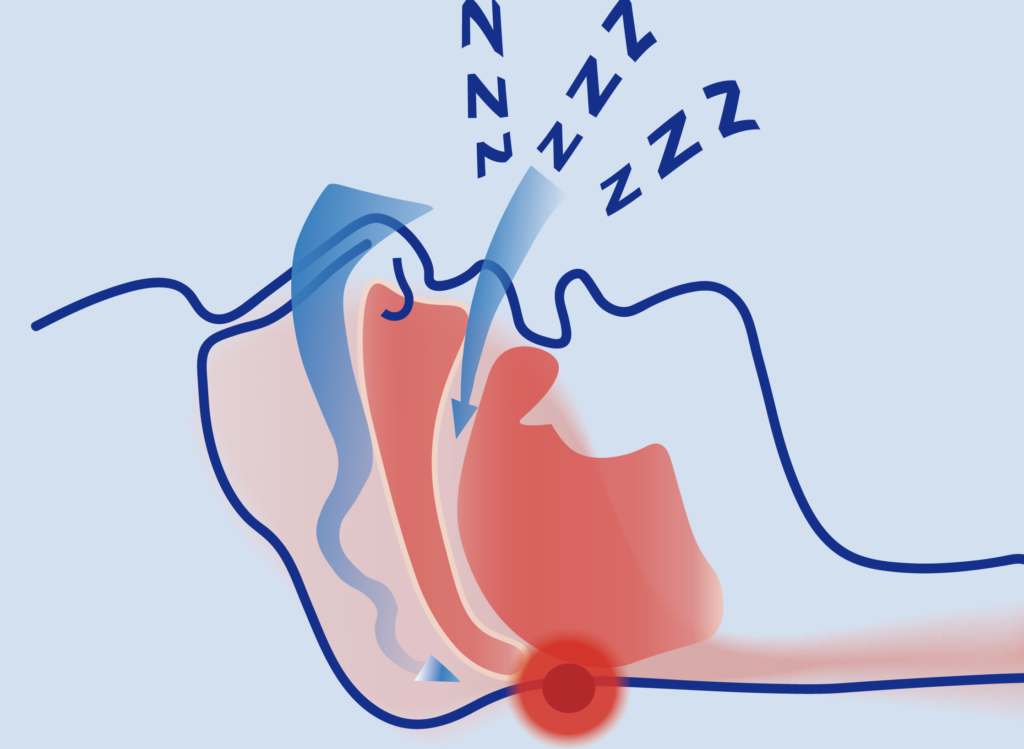
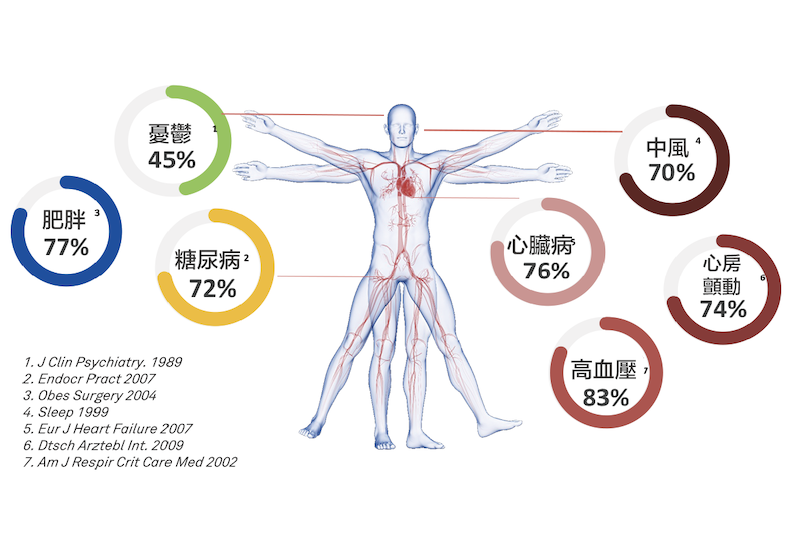
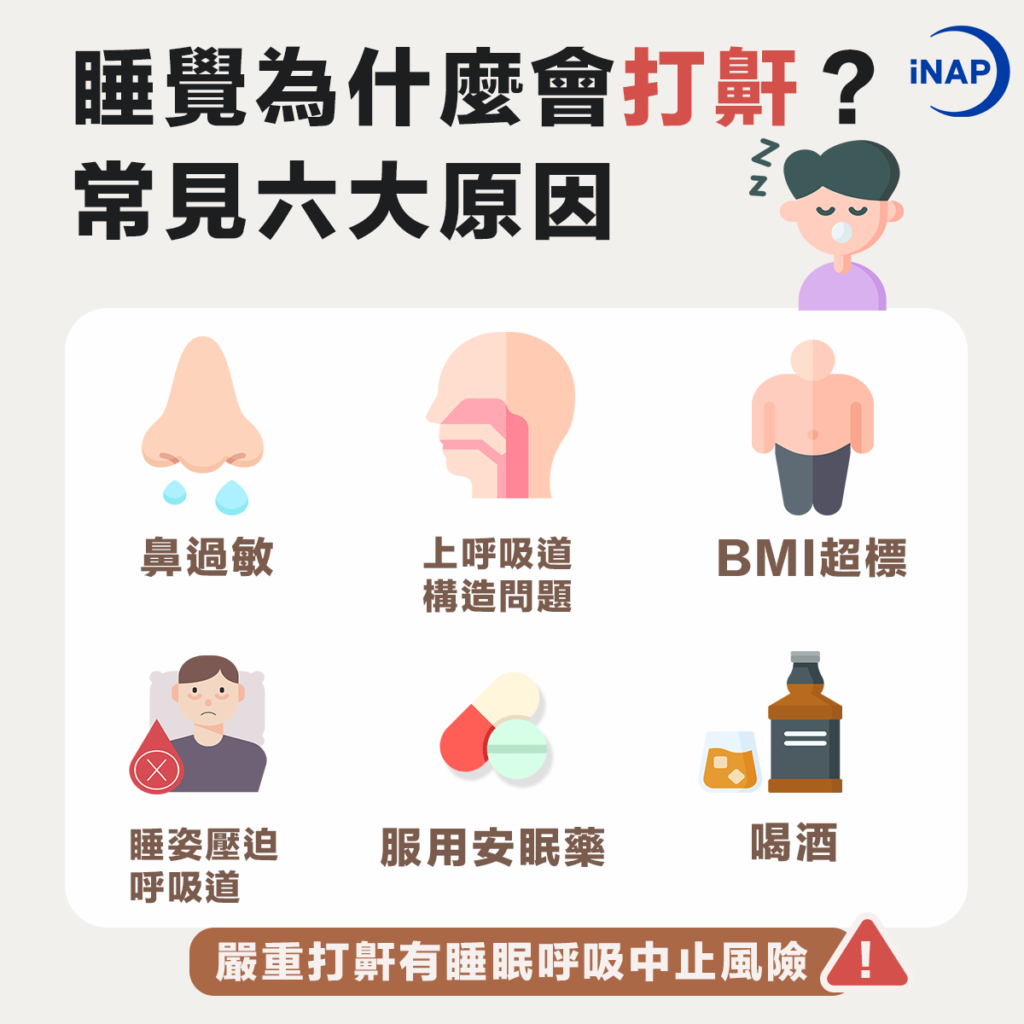
看到這裡,你可能會困惑:明明按時上床睡覺,也睡夠了8小時,為什麼醒來後依舊感到疲憊、頭暈,皮膚還變得暗沉,黑眼圈也十分明顯呢?除了壓力、環境等因素,一個常被忽視的睡眠殺手可能正在悄悄破壞你的美容覺——阻塞性睡眠呼吸中止(OSA)。它並非簡單的打鼾,而是在睡眠中反復發生呼吸中止或通氣不足。

睡眠呼吸中止怎麼偷走你的美容覺?
- 睡眠被切成碎片:每次呼吸暫停,身體都會微微「驚醒」一下(你自己不一定察覺)。這會破壞深層睡眠,讓皮膚與身體都沒機會好好修復。

- 反覆缺氧:呼吸中止導致血中氧氣含量間歇性下降。這種缺氧狀態會干擾細胞的正常代謝和修復功能,加速老化進程。
- 惡性循環:夜間睡眠品質差導致白天疲憊、狀態不佳,可能更依賴咖啡因提神而影響夜間入睡,進一步擾亂睡眠規律。

守護好睡眠,就是守住美麗
打好睡眠基礎:
- 規律作息:每天盡量固定時睡覺及起床時間,穩定生理時鐘。
- 營造舒適環境:臥室保持黑暗、安靜、溫度適中;床墊、枕頭要支撐性好。
- 睡前放鬆儀式:睡前1小時遠離手機與電腦藍光,可泡溫水澡、閱讀、聽音樂或冥想。
- 飲食注意:晚餐清淡不過飽,睡前3小時避免咖啡、茶、酒精。
- 減壓習慣:可透過聊天、寫日記、運動等方式紓壓,不要把焦慮帶上床。

若有以下狀況,建議就醫檢查:
如果你或家人注意到以下情況,建議諮詢醫生(如睡眠專科、胸腔內科或耳鼻喉科)進行專業評估:
- 睡眠時打鼾聲響亮且不規律(鼾聲有停頓)。
- 睡眠中被觀察到有呼吸暫停(憋氣)現象。
- 即使睡眠時間足夠,白天仍感到困倦、疲勞,精神不濟。
- 早上起床頻繁感到頭痛、口乾。
- 夜間睡眠不安穩,經常莫明原因醒來,尤其伴隨胸悶或窒息感。
- 注意力不集中、記憶力減退、情緒易煩躁。
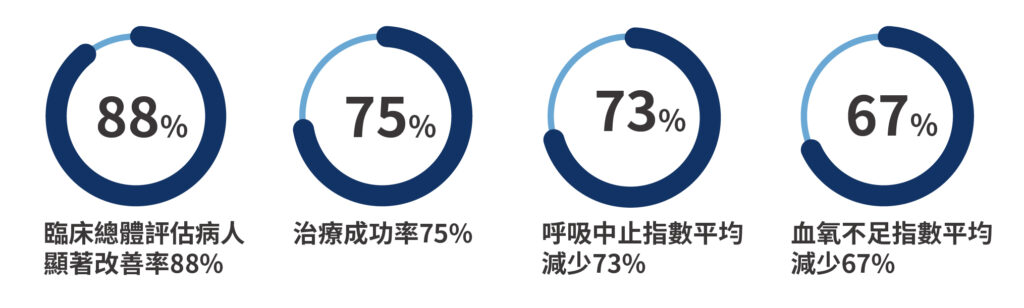
科學治療,讓你睡得漂亮又安心
若經診斷為睡眠呼吸中止,醫師會根據情況提供合適治療。對於注重外貌、剛做完醫美或術後修復期的朋友,更要特別留意:

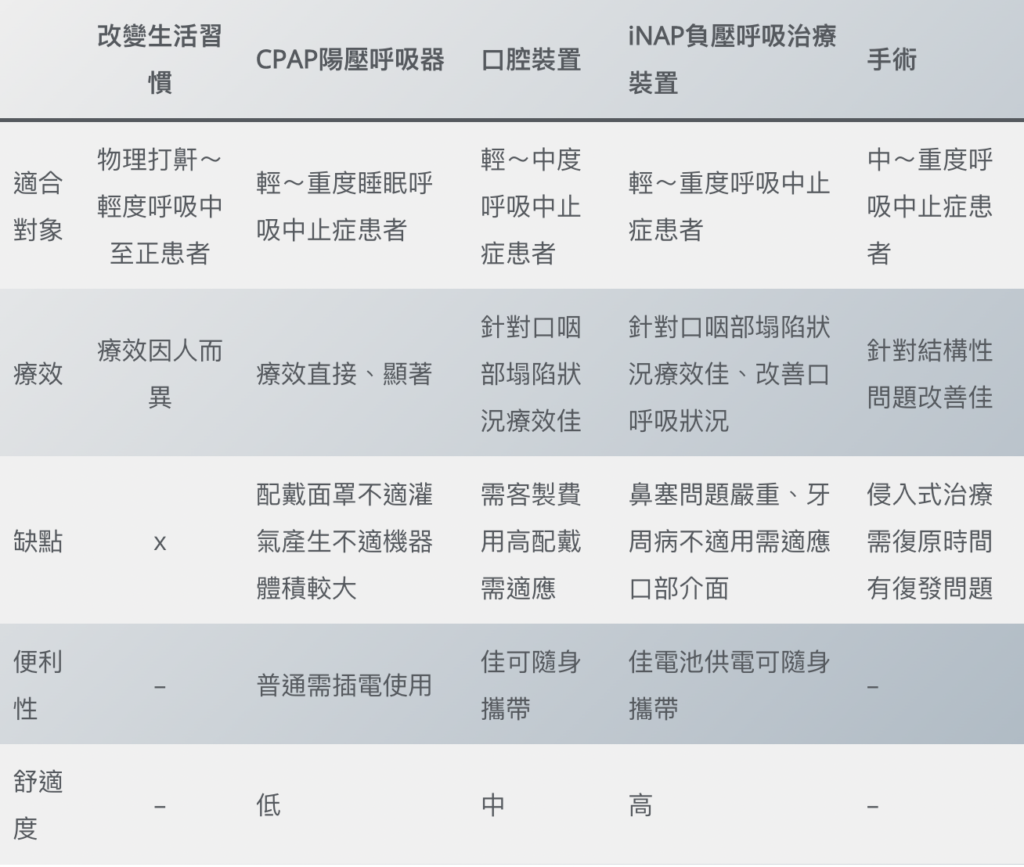
- 常見疑慮:傳統呼吸機的面罩會壓臉、壓鼻樑,可能影響醫美效果。
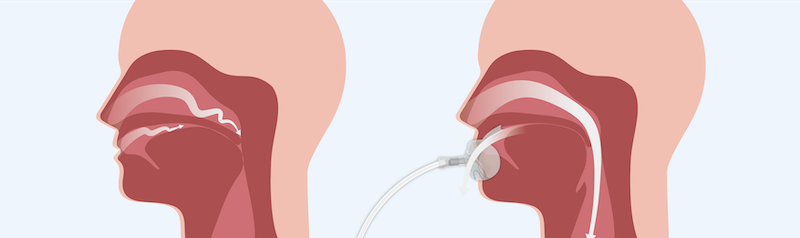
- 可選方案:現在已有口內負壓治療法(如 iNAP 系統)
- 美容友善:裝置在口腔內,無外部面罩,不壓臉、不影響填充物或線雕部 位, 守護美容成果 。
- 低噪音:機器在達到負壓後即停止運轉,幾乎無聲,不打擾睡眠,也不影響床伴。
結語:
真正的「美容覺」,不是睡久,而是睡得深、睡得安穩。睡眠呼吸中止症不僅傷健康,也讓皮膚失去夜間修復的機會。

皮膚狀態是內在健康與睡眠品質的鏡子。 如果你長期受睡眠問題困擾或懷疑存在睡眠呼吸中止,請務必尋求專業診斷。通過醫生評估找到最適合的解決方案,才能從根本上保障睡眠品質,讓身體和皮膚在夜間獲得最佳修復。
由內而外的健康,尤其是優質、安穩的睡眠,是滋養好氣色、好皮膚和好狀態的源泉。關注睡眠呼吸健康,是守護這份健康與美麗不可忽視的一步