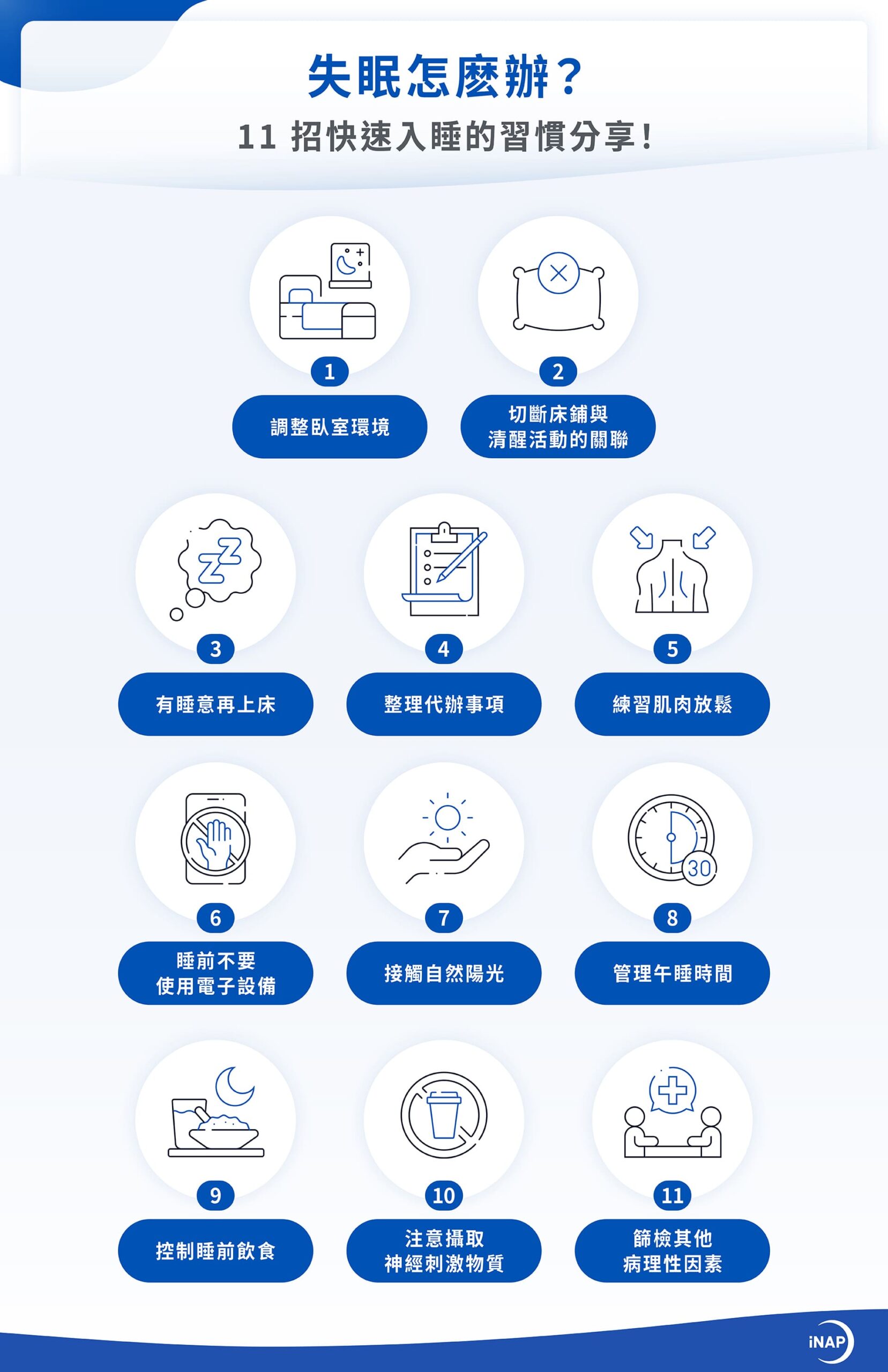
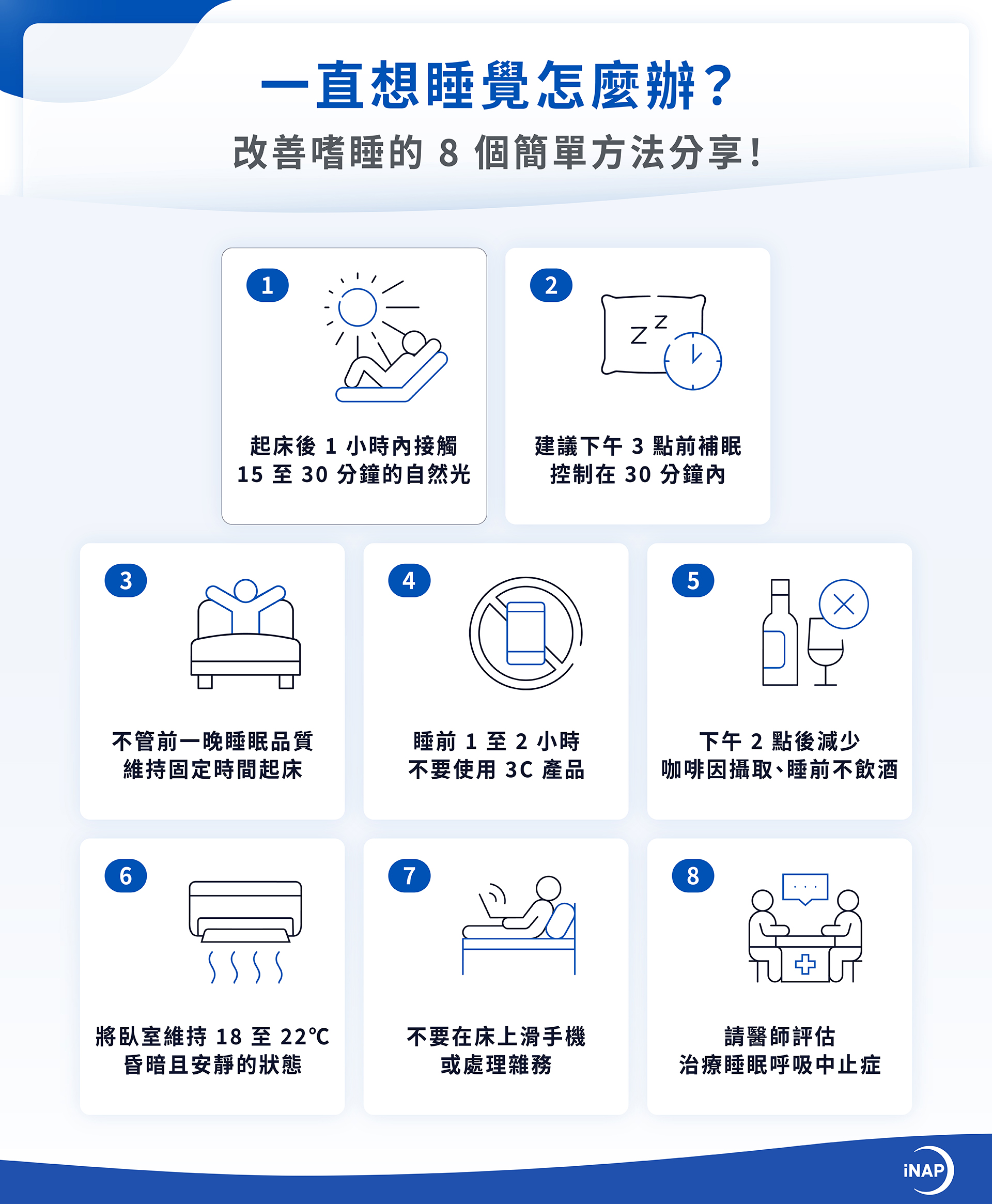
正壓呼吸器5大功能+4缺點、3種機型介紹!與負壓呼吸器差異?

正壓呼吸器是什麼?我們從運作邏輯開始,接著盤點正壓呼吸器3類型與原理,並分析4大核心功能。隨後整理出不適合使用正壓呼吸器的5種特殊狀況,以及使用者最關心的4個潛在副作用,協助你找回許久不見的安穩好眠。
目錄
正壓呼吸器後遺症有哪些?4 個潛在的正壓呼吸器缺點請先知道!
正壓呼吸器 7 大常見 QA:挑選時注意事項、與負壓呼吸器差在哪?
想使用呼吸器又不想戴面罩?試試 iNAP One,以溫和負壓找回神清氣爽的清醒主權!
一、正壓呼吸器介紹|分為哪 3 種類型?與負壓呼吸器的差異?
正壓呼吸器又稱為陽壓呼吸器,是一種專門改善睡眠呼吸中止症(OSA)的醫療設備,在法規上屬於第二級醫療器材,建議經由專業醫師評估後使用。
機器會將過濾後的空氣加壓,透過面罩持續且穩定地送入呼吸道。這股氣流能撐開睡眠時容易鬆弛塌陷的喉部組織,解決因呼吸道阻塞而產生的打呼與呼吸中斷現象。
透過正壓呼吸器產生的正向壓力,使用者能維持穩定的血氧濃度並減輕心血管負擔,從根本改善睡眠品質,恢復白天神清氣爽的元氣。
(一)正壓呼吸器比一比,3 大類型運作原理解析!
🔎 連續型正壓呼吸器
連續型正壓呼吸器(CPAP)屬於單陽壓呼吸器,設定單一壓力數值,無論使用者處於何種睡眠姿勢或呼吸深度,機器皆維持恆定的氣流輸出。
CPAP 不具備壓力調節功能,使用者在呼氣階段需全程對抗相同的輸入壓力,適合呼吸道阻塞壓力需求固定,且肺部擴張能力正常的患者。
🔎 自動型正壓呼吸器
自動型正壓呼吸器(APAP)屬於單陽壓呼吸器,內建感測器監測上呼吸道氣流阻力,並設定壓力起訖區間。
當偵測到因仰睡或進入深眠導致呼吸道狹窄時,機器會即時調升輸出壓力;當阻力降低或進入淺眠時則自動調降。
APAP 能減少非必要的高壓輸出,降低面罩漏氣機率,並減緩因壓力過大導致的甦醒現象。
🔎 雙相型正壓呼吸器
雙相型正壓呼吸器(BiPAP)同時設定吸氣壓與呼氣壓兩個獨立參數,使用者吸氣動作時提供高壓撐開呼吸道,感測到呼氣動作時立即調降至低壓,抵銷吐氣阻力使二氧化碳排出。
BiPAP 主要用於需要高壓力環境的重度阻塞患者,或合併有慢性阻塞性肺病(COPD)等呼吸肌無力族群。
| 3 種正壓呼吸器類型比較 | |||
| 呼吸器類型 | 壓力分類 | 運作機制 | 臨床適用對象 |
| 連續型(CPAP) | 單陽壓 | 提供恆定單一壓力,不隨呼吸深度或睡姿調整。 | 呼吸道阻塞壓力需求固定、肺部擴張能力正常者。 |
| 自動型(APAP) | 單陽壓 | 提供動態區間壓力,感測氣流阻力,隨睡眠階段或睡姿調整。 | 壓力需求波動較大、對高壓敏感或初次配戴者。 |
| 雙相型(BiPAP) | 雙陽壓 | 獨立設定吸氣高壓與呼氣低壓,降低吐氣阻力。 | 需高壓治療、合併肺阻塞(COPD)或神經肌肉疾病者。 |
(二)正壓呼吸器、負壓呼吸器差異比較
| 正壓呼吸器、負壓呼吸器差異比較 | ||
| 比較項目 | 正壓呼吸器 | 負壓呼吸器 |
| 運作原理 | 持續噴射加壓空氣,使用者需適應與壓力的對抗感。 | 微負壓穩定口咽,還原自然鼻呼吸,無風壓干擾。 |
| 外觀機型 | 機器體積通常較大,具備顯示螢幕,可在螢幕看到數據報告。 | 機器體積較小(僅手機大小),鋰電池供電,可透過app 隨時看到報告。 |
| 使用配件 | 面罩、管路、過濾棉、加濕/加熱器 | 口部介面、管路、集液棉片、儲液槽 |
| 配戴體驗 | 頭帶束縛感強,易引發皮膚過敏或幽閉恐懼。 | 口含輕薄介面,臉部零壓迫、無壓痕,睡姿自在。 |
| 濕度適應 | 依賴外接水箱,若設定不當易噴冷凝水或導致口乾。 | 利用自體鼻腔濕潤,免除水箱保養,解決乾渴感。 |
| 運作聲響 | 機器運轉聲明顯,面罩鬆脫時會產生高分貝漏氣聲。 | 密閉式系統無排氣噪音,徹底解決面罩漏氣噴臉。 |
| 攜帶便利 | 體積笨重、需專屬提袋,長管路限制翻身範圍。 | 主機僅手機大小,內建 4 晚續航電力,商務差旅首選。 |
| 保養維護 | 管路長、組件多,清洗與晾乾過程繁瑣,易滋生細菌。 | 配件精巧且構造簡單,每日清洗僅需數分鐘。 |
| 常見狀況 | 面罩配戴、氣體強制灌入造成不適感。 | 配戴口部介面易產生口水分泌。 |
正壓呼吸器是治療睡眠呼吸中止症的指標技術,為中重度患者提供穩定的呼吸道支撐;然而,使用者需適應面罩束縛感、氣流對抗及口鼻乾燥等挑戰。
相比之下,負壓呼吸器改以微壓力穩定口咽組織,還原自然的鼻腔呼吸,徹底消除風壓干擾與臉部壓痕,並能利用自體鼻腔保濕,為追求高品質與便利生活的族群重塑睡眠自由。
二、正壓呼吸器 4 大功能,找回深層睡眠與充沛體能!
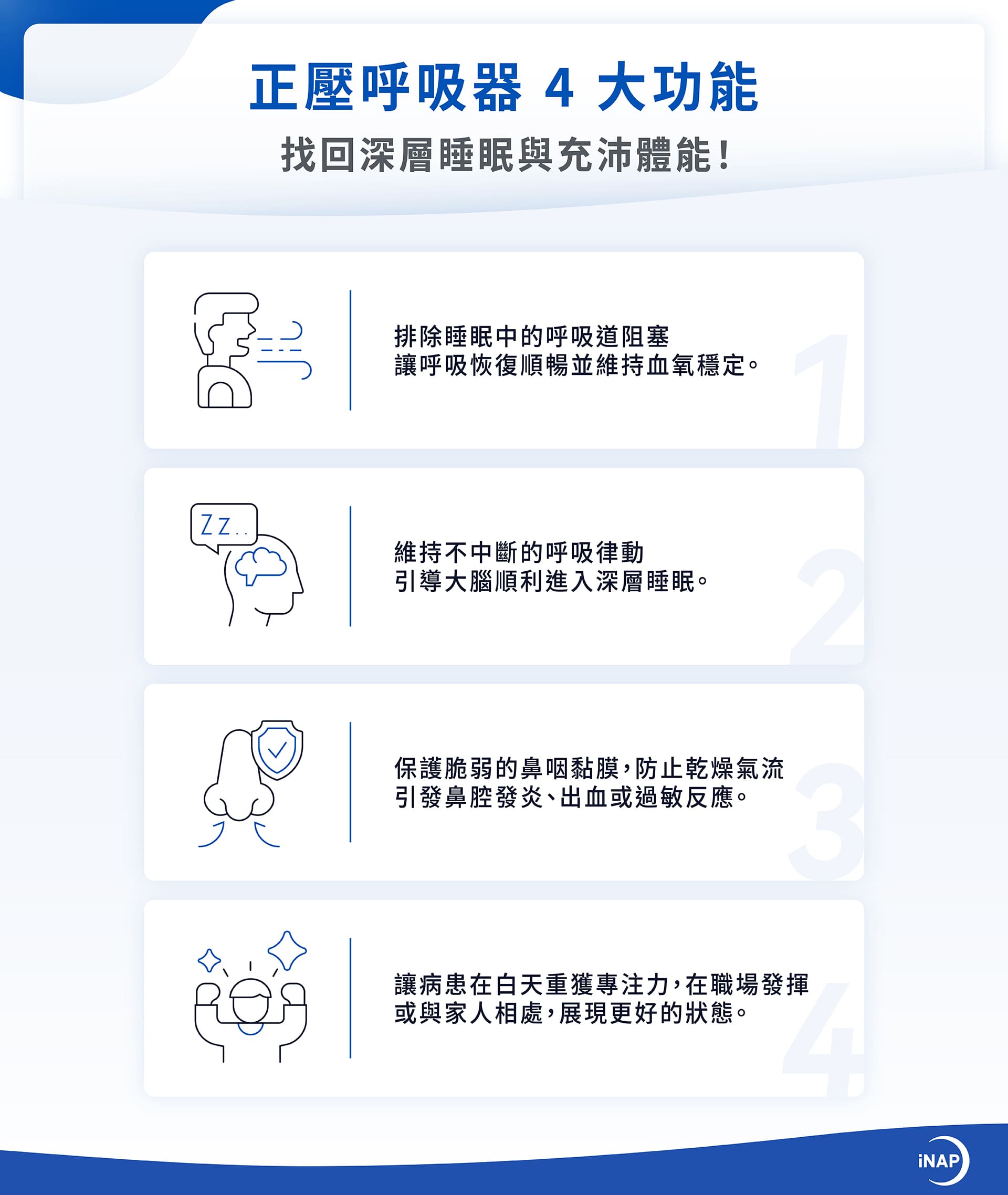
(一)穩定血氧濃度
正壓呼吸器能排除睡眠中的呼吸道阻塞,讓呼吸恢復順暢並維持血氧穩定,從根本阻斷反覆缺氧引發的惡性循環。
當心臟負擔減輕、血壓趨於平穩,不僅能讓惱人的鼾聲消失,更能有效降低中風、心肌梗塞等心血管併發症的長期風險。
(二)穩定睡眠結構
透過持續、穩定的氣流支撐,病患能維持不中斷的呼吸律動,引導大腦順利進入修復身體所需的深層睡眠。
當睡眠結構不再因窒息而支離破碎,身體才能得到徹底休息;醒來後將感到體能充沛,擺脫白天嗜睡感、注意力不集中的困擾。
(三)保護鼻咽黏膜
透過加溫加濕的氣流調節,正壓呼吸器能保護脆弱的鼻咽黏膜,防止乾燥氣流引發鼻腔發炎、出血或過敏反應。
當呼吸道維持在濕潤舒適的狀態,避免病患因口乾舌燥而中斷治療,可以持之以恆、長期配戴。
(四)找回生活質感
告別如影隨形的疲累感與失眠焦慮,充足的夜間修復能讓病患在白天重獲專注力,不論是在職場發揮或與家人相處,都能展現更好的狀態。
最重要的是,神清氣爽能大幅降低疲勞駕駛引發的意外風險,讓生活不再受限於體能枯竭,重新掌握人生的節奏與精彩。
三、正壓呼吸器不適合誰?這 5 種狀況建議先諮詢醫師!

(一)神志不清、呼吸困難
正壓呼吸器只能幫忙撐開呼吸道,不能幫昏迷、神志不清、或是大腦無法正常發出呼吸指令的患者呼吸,因為無法在不舒服時自行摘除面罩。強行使用反而會導致窒息的危險。
(二)近期胸腔、頭部受傷
如果近期動過胸腔或食道手術、肺部有氣泡破裂(氣胸),或是頭部曾受重傷、有腦脊髓液流出的人,加壓的氣體可能會導致張力性氣胸,甚至將鼻腔細菌推入腦部造成感染,因此使用前必須經醫師嚴格評估。
(三)近期腸胃手術、嚴重消化問題
剛動過胃部或腸道手術的人,加壓氣體若經食道進入胃部,可能會撐開正在癒合的縫合處,導致傷口滲漏或腹膜炎。
此外,若有嚴重胃食道逆流或頻繁嘔吐,氣流會將嘔吐物壓回氣管,引發致命的吸入性肺炎。
(四)五官發炎、臉部有傷口
呼吸器的療效靠的是面罩要戴得緊,如果臉部有嚴重的燒燙傷、傷口,或是天生臉型發育異常,會導致面罩嚴重漏氣而沒有效果。
此外,正壓氣流會經過耳朵的管道,若正處於急性中耳炎或耳膜破裂的時期,應該暫停使用以免加重痛楚。
(五)嚴重低血壓與鼻部阻塞
呼吸器的壓力會稍微影響血液回流心臟,對於血壓本來就極低或處於休克狀態的人,可能會讓血壓掉得更低。
另外,如果有嚴重的鼻中隔彎曲、鼻息肉或嚴重鼻塞,氣流根本進不去,會造成極大的悶熱與不適感,應先處理好鼻子問題再配戴。
四、正壓呼吸器後遺症有哪些?4 個潛在的正壓呼吸器缺點請先知道!
(一)腹部脹氣、打嗝
當呼吸壓力設定太高,部分加壓空氣會在睡眠中被誤吞入食道,導致氣體堆積在腸胃道。
病患醒來後常會感到胃部悶脹、頻繁打嗝或排氣,吞氣症是初學階段最常見的適應問題,常與睡姿或壓力參數不當有關。
(二)臉部壓痕、過敏
為了維持面罩的氣密性,鼻樑與臉頰需承受長時期的物理壓迫,容易導致皮膚紅腫、破皮或留下深色壓痕。
此外,若面罩矽膠墊片清潔不當,或是汗水殘留在受壓處,也可能引發臉部紅疹、搔癢等接觸性皮膚炎。
(三)眼睛乾澀
若面罩尺寸不合或配戴鬆脫,加壓氣流會從鼻樑縫隙往上噴。
即便氣流帶有濕度,整夜持續對著眼球吹拂仍會加速淚液蒸發,讓病患醒來後感到雙眼通紅、乾澀刺痛,長期下來可能增加視力模糊的風險。
(四)幽閉恐懼、焦慮
初次配戴面罩並感受加壓氣流時,部分病患會產生被束縛的窒息感,甚至誘發幽閉恐懼;這樣的心理壓力常導致入睡困難、心跳加快或頻繁摘除面罩。
若未經引導適應,恐懼感會讓病患排斥治療,難以達成長期穩定的佩戴習慣。
五、正壓呼吸器 7 大常見 QA:挑選時注意事項、與負壓呼吸器差在哪?
(一)正壓呼吸器與負壓呼吸器最大的差異是什麼?
傳統陽壓呼吸器(CPAP)扮演「支撐者」的角色,透過向呼吸道灌注加壓氣流,如同氣壓支架般由內而外撐開塌陷組織,使用者需適應氣流壓力與面罩束縛。
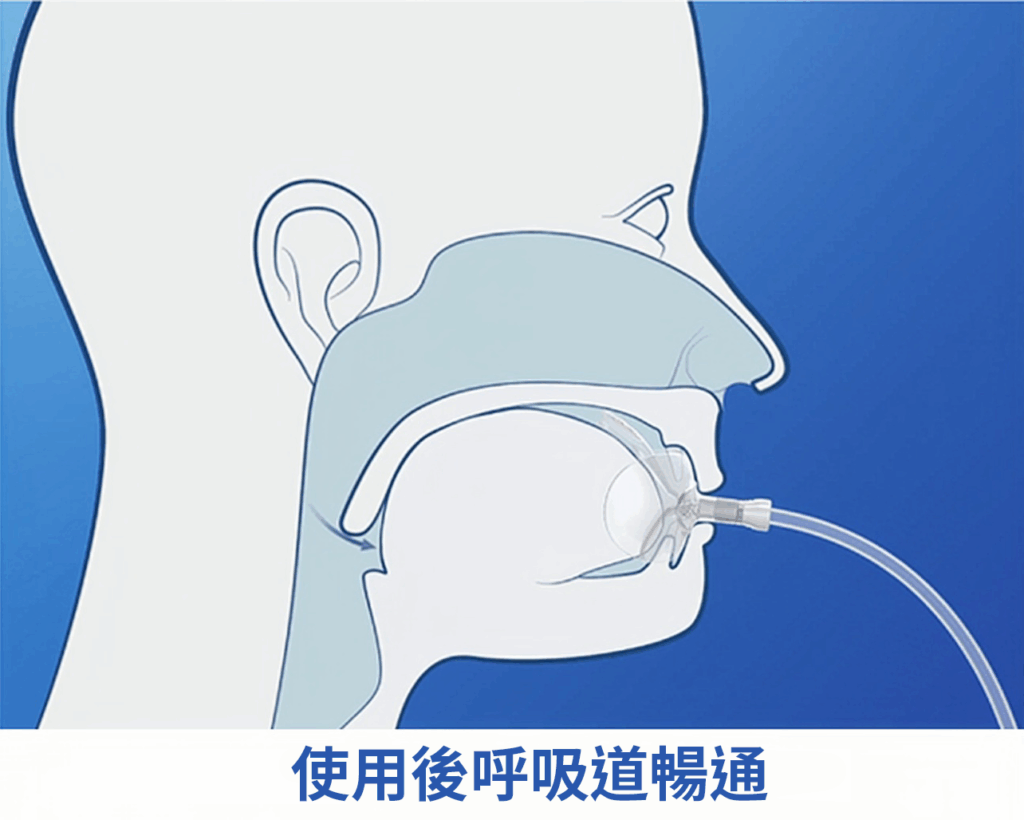
相對地,iNAP 負壓呼吸器的角色則是「空間引導者」,利用口腔內的微負壓,將舌頭與軟顎穩定前引,主動騰出咽喉呼吸空間。
(二)什麼時候比較建議使用負壓呼吸器?
- 阻塞型睡眠呼吸中止症患者:透過負壓穩定軟組織、防止舌根後墜,從物理源頭維持呼吸道暢通,並協助患者在睡眠中養成自然的閉口呼吸習慣。
- 陽壓呼吸器副作用難以適應者:陽壓呼吸器常引起口乾、鼻腔乾燥、脹氣、面罩壓痕或幽閉感;iNAP One 則以口內負壓運作,無面罩束縛、無氣流衝擊,大幅降低不適感,讓因副作用而中斷治療的患者重新獲得穩定睡眠。
- 現有陽壓呼吸器用戶:相較 1–2 公斤、需要插電與變壓器的傳統陽壓呼吸器,iNAP One 有 200g 極輕機身與 4 晚電池續航力,成為長期用戶出差、旅遊或露營時,取代笨重插電設備的便攜首選。
- 受打鼾困擾且重視形象者:消除因氣道狹窄產生的呼吸亂流與鼾聲,幫助在校學生或團體外宿者維持安靜入睡的形象,解決社交與人際困擾。
- 欲改善口呼吸習慣者:利用口腔真空引導強制閉口,讓呼吸路徑回歸鼻腔,充分發揮鼻道過濾與滋潤空氣的生理防禦功能。
(三)挑選陽壓呼吸器要注意什麼?
正壓呼吸器屬於二級醫療器材,購買前應先經由醫師評估並取得壓力建議處方,使設備參數(如氣流壓力、速率)符合自身病況。
硬體挑選上,務必親自試戴不同款式的面罩或鼻罩,確認密合程度、是否符合臉型。
此外,購買時必須認明產品具備衛生福利部核准的「醫療器材許可證」,並確認販售業者持有合法「醫療器材販賣許可執照」,才能確保產品的安全性,以及後續長期的專業維護支援。
最後,考量正壓呼吸器價格時,除了主機硬體成本,應同步評估後續的專業維修支援與數據追蹤服務。
(四)沒有呼吸中止症的人,可以佩戴正壓呼吸器嗎?
健康的受試者並不需要配戴正壓呼吸器,若氣道本身通暢,外加的氣流壓力反而會產生不必要的呼吸阻力,增加心肺負擔並干擾自然的睡眠結構。
若僅是單純鼾聲而無血氧降低或病理性呼吸中斷,應先經醫師評估病因,不應將其視為一般居家保健器材使用。
(五)正壓呼吸器需要長期戴著嗎?
需要,目前的正壓呼吸器屬於症狀支撐治療。
一旦停止使用,間歇性缺氧與呼吸中斷的風險將立即回復;病患須每晚規律配戴,才能穩定血氧濃度並實質降低高血壓、中風及心血管併發症的長遠風險。
(六)戴了正壓呼吸器會腹脹、打嗝和放屁,是正常的嗎?如果這些情況發生頻率太高怎麼辦?
正常,這些症狀稱為吞氣症,是正壓呼吸治療初期常見的生理反應,通常是治療壓力超過食道括約肌的負荷,或因睡姿、口呼吸導致部分加壓空氣誤入消化道,引發腹脹、打嗝或排氣。
若不適感較明顯,甚至干擾睡眠與生活品質,建議可考慮改用負壓呼吸器(如 iNAP)。
負壓呼吸器的運作原理是透過微型幫浦在口腔內營造負壓環境,溫和地牽引舌頭與軟顎向前,維持呼吸道順暢。
由於治療過程中不產生加壓氣流,從物理機制上便阻斷了空氣誤入消化道的途徑,能從根本消除腹脹、打嗝及脹氣等吞氣症副作用。
(七)單陽壓呼吸器與雙陽壓呼吸器有什麼差異?
兩者的核心差異是氣流壓力的動態調節模式,單陽壓(CPAP)主要分為連續型(固定單一壓力值)與自動型(隨呼吸事件動態調整壓力)兩類模式,適合大多數阻塞型睡眠呼吸中止症患者。
而雙陽壓(BiPAP)則具備吸氣高壓(IPAP)與吐氣低壓(EPAP)兩段式壓力設定,能顯著降低吐氣時的呼吸阻力,適用慢性阻塞性肺病(如 COPD)、神經肌肉疾病,或是中樞型睡眠呼吸中止症(CSA)等族群。
六、想使用呼吸器又不想戴面罩?試試 iNAP One,以溫和負壓找回神清氣爽的清醒主權!
如果你正在考慮購買呼吸器,如果傳統的正壓呼吸器灌氣方式讓你覺得壓力太大、甚至產生幽閉恐懼,那麼 iNAP One 負壓呼吸器就是一種完全不同的思考邏輯。
iNAP One 改用溫和的微吸力在口腔內創造一個穩定的空間,這股力量會輕輕地把舌頭跟軟顎帶到前面,物理性地擋住塌陷的組織,讓呼吸道保持暢通。
iNAP One 的設計會引導你自然閉上嘴巴,改用身體最理想的鼻腔來呼吸。當氧氣供應穩定了,大腦就不會因為缺氧而頻繁發出驚醒訊號,你的睡眠結構才不會破碎。
這款設備的主機輕到只有 210 克,內建電池充飽電可以撐 4 個晚上,對愛露營、常出差或是要出國的人再也不用為了找插座或扛笨重機器而煩惱。
更貼心的是,它沒有擾人的頭帶束縛,隔天臉上不會留下尷尬的壓痕,睡覺翻身也自由自在,這對淺眠的人或是枕邊人來說,都是截然不同的的靜謐享受。
為了讓治療更衛生,它還有專門處理口水的隔離設計,使呼吸路徑清爽乾淨;配合手機 APP 的數據追蹤,你可以隨時看見自己的血氧跟呼吸狀況,醫療團隊也能遠端幫你微調參數。
只要讓大腦好好睡一場深層的覺,那種沉重般的嗜睡感就會徹底退散。你會發現,原來睡醒是可以這麼輕盈的,不必再靠咖啡撐日子,真正掌握清醒的每一刻。
立即預約 iNAP One 居家體驗,找回神清氣爽的明天!